Sebbene l'associazione tra la sclerosi multipla e il virus di Epstein-Barr (EBV) fosse già nota, due studi recenti hanno avanzato due spiegazioni dettagliate del legame tra l'infezione virale e la malattia neurologica. Le ricerche, pubblicate di recente sulla rivista Cell e condotte dall'Università di Zurigo e del Karolinska Institutet di Stoccolma, hanno descritto i meccanismi molecolari attraverso i quali il virus interagisce con il sistema immunitario e la genetica del paziente per scatenare la reazione autoimmune. Le scoperte riguardano l'apolotipo genetico HLA-DR15 e il fenomeno del mimetismo molecolare.
Cos'è la sclerosi multipla
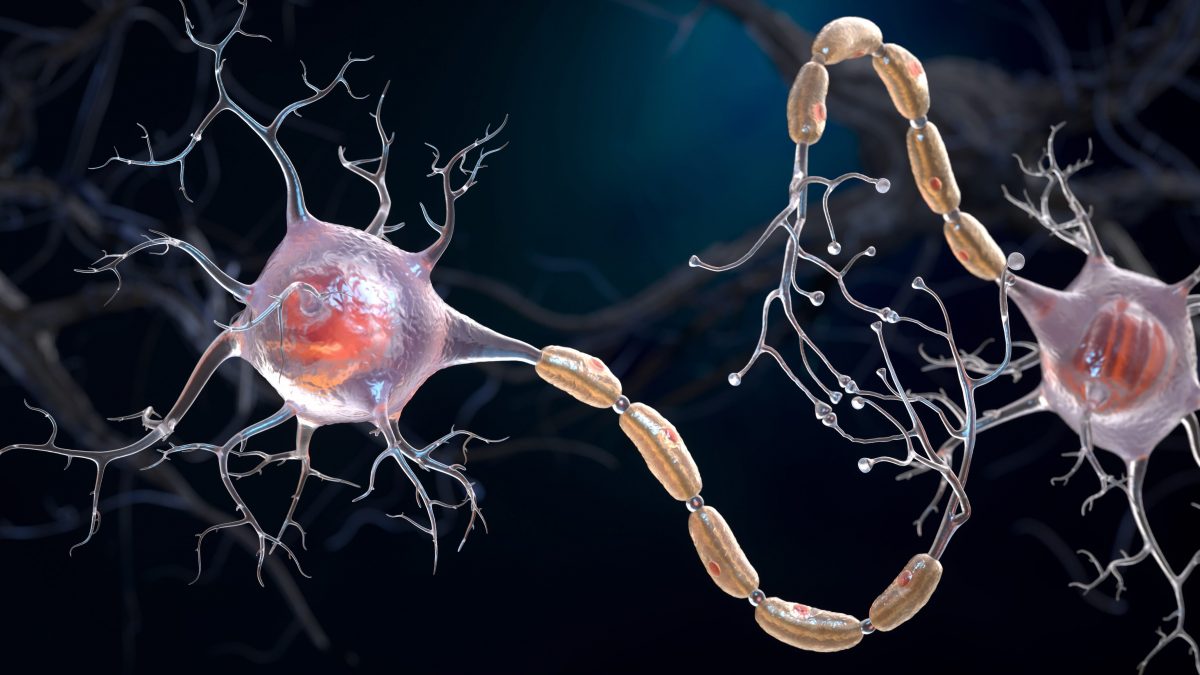
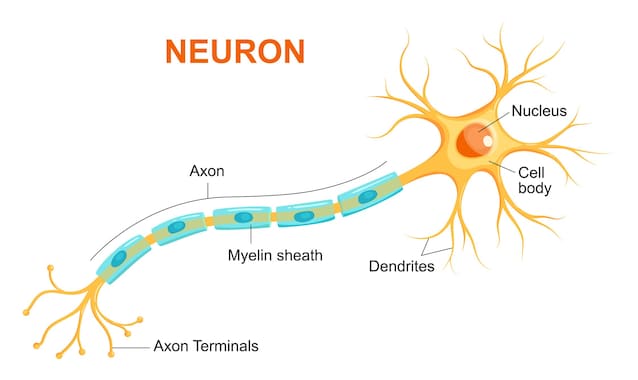
La Sclerosi Multipla (SM), come spiega l'AISM (Associazione Italiana Sclerosi Multipla), è una malattia neurodegenerativa cronica complessa che colpisce il Sistema Nervoso Centrale (cervello, midollo spinale e nervi ottici). Si tratta di una patologia autoimmune in cui il sistema immunitario attacca per errore la mielina, la sostanza composta da lipidi e proteine che riveste e isola le fibre nervose dei neuroni: il suo ruolo è analogo alla guaina di plastica di un filo elettrico. Questo attacco causa la perdita di questa protezione – la demielinizzazione – e la formazione di cicatrici chiamate sclerosi. I segnali nervosi che partono dal cervello vengono in questo modo rallentati o bloccati, causando i sintomi della malattia che possono variare molto da paziente a paziente.
La SM è la principale causa di disabilità neurologica nei giovani adulti, l'esordio avviene solitamente tra i 20 e i 40 anni e in Italia si stimano 144.000 persone affette da questa patologia. Grazie alla ricerca, l'aspettativa di vita è ormai simile a quella della popolazione generale, pur rimanendo una condizione cronica che accompagna il paziente per tutta la vita. Essendo una patologia multifattoriale, le cause sono da ricercare in più elementi come fattori genetici (non è ereditaria ma c'è una predisposizione genetica), ambientali (posizione geografica e inquinamento) e infettivi (virus e batteri tra i potenziali fattori scatenanti).
Lo studio sul ruolo del virus di Epstein-Barr
Due di questi fattori, la predisposizione genetica e le infezioni virali, sono stati il focus dello studio dell'Università di Zurigo. Nello specifico è stato indagato il ruolo del virus di Epstein-Barr (EBV), l'Herpes virus che causa la mononucleosi – una malattia comune tra i giovani che spesso non presenta sintomi evidenti – e del HLA-DR15. Quest'ultimo è un aplotipo, ovvero un gruppo di varianti genetiche nel DNA che codifica per delle molecole che si trovano sulla superficie delle cellule e che fungono da "punti di presentazione" per i Linfociti T, i globuli bianchi che agiscono come sentinelle del nostro corpo.
I dati riportano che quasi il 100% di coloro che soffrono di SM hanno precedentemente contratto l'EBV e circa il 95% delle persone sane ne è portatore. Quest'ultimo numero dimostra che non è sufficiente l'infezione per lo sviluppo della malattia.
Il team guidato dal professor Roland Martin si è concentrato sui Linfociti B, le cellule che producono gli anticorpi. Lo studio ha rivelato che il virus EBV infetta queste cellule e le "riprogramma", inducendole a esporre sulla loro superficie frammenti della Proteina Basica della Mielina (MBP) legati alle molecole HLA-DR15. Questa esposizione inganna i Linfociti T che, riconoscendo questi complessi molecolari come una minaccia, si attivano erroneamente contro il tessuto nervoso. Il risultato è un attacco diretto alla guaina mielinica nel cervello e nel midollo spinale. Il danno progressivo a questo strato protettivo compromette la capacità dei neuroni di trasmettere i segnali elettrici, scatenando i sintomi della malattia.
«I nostri risultati rivelano meccanismi che potrebbero essere presi di mira da nuove terapie» ha detto Martin.
L'ipotesi del mimetismo molecolare nella sclerosi multipla
Un'altro studio guidato da Olivia Thomas del Karolinska Institutet ha ipotizzato che il problema risiede nel mimetismo molecolare, un fenomeno che si verifica quando parti di virus o batteri (gli antigeni) assomigliano a molecole presenti nel nostro corpo.
Il sistema immunitario "addestra" delle specifiche cellule, i Linfociti T, per riconoscere e distruggere un nemico. Quando ci infettiamo con l'Epstein-Barr il corpo produce Linfociti T programmati per attaccare una proteina del virus chiamata EBNA1. I risultati hanno mostrato che queste stesse cellule possono reagire anche con una proteina presente nel nostro sistema nervoso chiamata ANO2 (Anoctamina-2). Si tratta di un canale del cloro attivato dal calcio che potrebbe essere coinvolto nella trasduzione e nell'eccitazione dei neuroni.

Analizzando campioni di sangue prelevati da pazienti e da controlli sani è stato possibile isolare linfociti T cross-reattivi capaci di "attaccare" sia EBNA1 che ANO2 con maggiore frequenza in individui affetti da SM. Con esperimenti su modelli murini è stato anche riscontrato che queste cellule possono portare all'insorgenza di danni al cervello e a sintomi simil-SM.
«I nostri risultati forniscono prove meccanicistiche del fatto che le risposte immunitarie all'EBV possono danneggiare direttamente il cervello nella SM», afferma la prima autrice dello studio (professoressa associata presso il Dipartimento di Neuroscienze Cliniche del Karolinska Institutet).
;Resize,width=767;)

;Resize,width=767;)
;Resize,width=727;)

;Resize,width=727;)
;Resize,width=727;)


